
 Pijn uitgelicht – Pijn is meer dan een
Pijn uitgelicht – Pijn is meer dan een
onaangenaam gevoel
Multidisciplinair referentiecentrum voor chronische pijn in België
Hoe wordt pijn gedefineerd?
De classificatie van pijn
Classificatie volgens de duur
Chassificatie volgens de pathogenese
Nociceptieve pijn
Neuropahtische pijn
Psychogene pijn
Pijnbehandeling
Multidisciplinair referentiecentrum voor chronische pijn in België.
Pijn definitie?
“De International Association for the Study of Pain definieert pijn als ’een onaangename sensorische of emotionele ervaring, samenhangend met actuele of potentiële weefselbeschadiging of beschreven in termen van een dergelijke beschadiging.
Een veel pragmatischere definitie is die van McCaffery*: ‘pijn is datgene wat een persoon die het ervaart zegt dat het is en is aanwezig wanneer hij/zij zegt dat het aanwezig is‘. De subjectieve ervaring van de patiënt wordt in deze definitie als een belangrijk uitgangspunt benadrukt.Pijn is een onplezierige sensorische en emotionele gewaarwording geassocieerd met actuele of potentiële weefsel beschadiging, of beschreven in termen van beschadiging
Pijn is een natuurlijk beschermingsmechanisme van het lichaam. Het is in eerste instantie een waarschuwingsmechanisme, als reactie op dreigende of actuele weefselschade. Het subjectieve karakter van pijn maakt het een complex gegeven om te behandelen. Pijn kan gemeten worden met een pijnschaal van 0 tot 10 waarbij 10 de meest erge pijn voorstelt die de patiënt zich kan inbeelden.”
Pijn kan ingedeeld worden naargelang de duur, de oorsprong of oorzaak van de pijn.
acute pijn >< chronische pijn
nociceptieve pijn >< neuropathische pijn
Referenties: iasp-pain
De classificatie van pijn.
Er zijn verschillende vormen van pijn. Pijn kan daarom ook op verschillende manieren beschreven en geclassificeerd worden. Die classificatie is niet absoluut, mengvormen van soorten pijn komen voor. Er bestaat geen universele waarheid over pijn. Wel is duidelijk dat de gewaarwording van pijn erg persoonlijk is.
Men hanteert verschillende manieren om de soorten pijn in te delen:
-
-
- acute pijn of chronische pijn
- oorsprong van de pijn
- plaats waar de pijn behandeld wordt
- plaats waar men de pijn voelt
-
Referenties: pijnstiller.be
Classificatie volgens de duur.
Acute pijn maakt deel uit van het beschermingssysteem van het lichaam. Het meest courante onderscheid is dat tussen acute pijn en chronische pijn. Acute pijn wordt behandeld om hem te doen verdwijnen. Chronische pijn is meestal nooit helemaal weg te krijgen. Naast het verlichten van chronische pijn bestaat de behandeling dan ook uit manieren om de patiënt te leren leven met zijn of haar pijn.
Wanneer je aanhoudend last hebt van dezelfde pijn en de pijn lang aanhoudt, kan je best een arts raadplegen. Dan spreken we over chronische pijn.
Chassificatie volgens de pathogenese.
(stapsgewijs ontstaan, ontwikkelen en verloop van een aandoening of ziekte.)

Nociceptieve pijn.
(Pijn na trauma of operatie (bijvoorbeeld postoperatieve pijn)
Pijn die wordt veroorzaakt door de aanwezigheid van een pijnlijke stimulus op nociceptoren (pijnreceptoren), noemen we nociceptieve pijn.
De oorsprong van de pijn kan ook worden gebruikt om pijnsoorten te onderscheiden. Meestal krijgt de patiënt te veel pijnprikkeling (nociceptieve stimulatie). Deze pijnprikkels kunnen dus komen van een mechanische, thermische of chemische stimulus.
In de acute vorm dient nociceptieve pijn gewoonlijk voor een belangrijke biologische (of evolutieve) functie omdat hij het lichaam waarschuwt voor dreigend gevaar en het lichaam op de hoogte brengt van weefselbeschadiging of -letsel.
Somatische pijn wordt onderverdeeld in oppervlakkige pijn van de huid (huidpijn) of van de slijmvliezen (bv. kleine wonden, eerstegraads brandwonden) of diepe pijn van de spieren, de beenderen, de gewrichten, de ligamenten, de pezen, de bloedvaten, fasciae (bv. verstuiking, gebroken beenderen, myofasciale pijn). Diepe somatische pijn kan dof zijn terwijl oppervlakkige pijn in het begin scherp is en pas nadien dof wordt.
Viscerale pijn is afkomstig van de ingewanden of van de organen van het lichaam. Voorbeelden hiervan zijn buikpijn of pijn in de borstkas. Dit type pijn wordt gekenmerkt door doffe pijn die moeilijk te lokaliseren is en vaak gepaard gaat met autonome zenuwreacties. Viscerale pijn kan uitstralen tot de overeenkomstige zogenaamde hoofdzones in de huid (‘gerefereerde pijn’).
Neuropahtische pijn.
(Pijn als direct gevolg van een laesie of ziekte die het somatosensorische systeem aantast)
Pijn veroorzaakt door een primair letsel of dysfunctie van het zenuwstelsel wordt neuropathische pijn genoemd.
Neuropathische pijn treedt op door schade aan de zenuwvezels waarbij de pijnimpuls uit de zenuwstructuren zelf komt en niet uit gestimuleerde zenuwuiteinden. Deze pijn wordt geprojecteerd in de zone die door deze zenuwen wordt voorzien (‘geprojecteerde of gerefereerde pijn’).
Neuropathische pijn kan worden onderverdeeld volgens de structuur die erbij betrokken is, bv. een perifere zenuw, een zenuwwortel of het centraal zenuwstelsel (ruggenmerg, hersenen). Hij vervult geen nuttige functie en is een abnormale aandoening. Hij is vaak moeilijk te diagnosticeren en te behandelen.
Pijn kan paradoxaal genoeg ook worden gevoeld in afwezigheid van een stimulatie (neuropatische pijn). Wanneer iemands been of arm is geamputeerd, kan die persoon een helse pijn voelen, in het lichaamsdeel dat er niet meer is. Dat is waarschijnlijk het gevolg van een complex samenspel tussen het het centrale zenuwstelsel (ruggemerg of hersenen) en het perifere zenuwstelsel (in de rest van het lichaam).
Psychogene pijn.
Pijn kan ook een psychische oorsprong hebben (psychogene pijn). Mensen in een diepe depressie hebben dikwijls ernstige pijnklachten. Psychogene pijn wordt eerder veroorzaakt door de mentale processen van de patiënt dan door rechtstreekse fysiologische oorzaken.
Pure psychogene pijn komt zelden voor en de incidentie ervan wordt vaak overschat. Maar chronische pijn heeft vaak een secundaire psychologische component, waardoor een gemengd beeld ontstaat (bv. psychosomatische pijn).
Basiskennis van pijn
We worden ons van pijn bewust door de hersenen, meer bepaald door de cerebrale cortex (hersenschors). Voordat het pijnsignaal kan worden waargenomen, heeft het zijn weg in het lichaam afgelegd van de periferie naar het centraal zenuwstelsel (CZS).
Het centraal en perifeer zenuwstelsel kan worden beschouwd als een netwerk waarlangs de pijnstimulus in het lichaam wordt vervoerd. De zenuwcellen die de sensoriële impulsen van de periferie naar het CZS vervoeren, worden beschreven als de afferente zenuwcellen (lopen naar het CZS). Zenuwcellen die signalen van het CZS naar de spieren, de klieren en de organen overbrengen, worden efferente neuronen genoemd (vertrekken uit het CZS).
Pijnbehandeling.
De huidige behandeling van chronische pijn is grotendeels gebaseerd op de ernst van de pijn. De drie stappen tellende pijnschaal van de World Health Organization (WHO of WGO) bijvoorbeeld beveelt aan om initieel de niet-opioïden te gebruiken, gevolgd door zwakke opioïden en vervolgens krachtige opioïden op basis van de toename van de ernst van de pijn. Maar omdat de meeste chronische pijnaandoeningen van multifactoriële aard zijn (bv. nociceptieve en neuropathische componenten zijn aanwezig) moet men voor een efficiënte pijnbehandeling rekening houden met de onderliggende mechanismen om de meest gerichte behandeling te kiezen.

Niet-farmacologische behandeling
De niet-farmacologische behandeling heeft een belangrijke rol bij de behandeling van pijn, in het bijzonder van chronische pijn.
Niet-farmacologische behandeling
Fysiotherapie
Verschillende methoden worden gebruikt om de pijn te behandelen: massage, cryotherapie (behandeling met koude) of thermotherapie (behandeling met warmte) worden vooral gebruikt om musculoskeletale pijn te behandelen.
Acupunctuur
Acupunctuur is een behandelingsmethode uit de Chinese geneeskunde en is zeer succesvol gebleken in de behandeling van pijn. Dunne naalden worden in de te behandelen zones met opeengestapelde sensoriële cellen (acupunctuurpunten) geprikt. Er wordt verondersteld dat zo pijnstillende bestanddelen, bv. endorfinen, worden vrijgesteld die de overdracht van de pijnimpuls remmen. Daarenboven kan een elektrische stroom op de naalden worden toegepast.
Transcutane elektrische zenuwstimulatie (TENS)
TENS is een stimulatieprocedure om de endogene pijnremmende systemen te activeren ter hoogte van het ruggenmerg en supraspinaal. Er worden ter hoogte van de pijnzone, in de buurt ervan of op uitlokkende of acupunctuurpunten elektroden op de huid geplaatst die op een speciale frequentie worden ingesteld, afhankelijk van de aard van de pijn.
Psychologische therapie
Het feit dat de toediening van placebo de pijn significant vermindert, toont dat de psychische gesteldheid een groot effect heeft op pijnperceptie. De psychologische verzorging van pijnpatiënten is vooral bij chronische pijn aangewezen en bestaat onder andere uit ontspanningsoefeningen, hypnose, gedragstherapie en psychotherapie.
Neurochirurgische procedures
Het basisprincipe van neurochirurgische procedures is het onderbreken van de transmissiewegen die de pijnstimuli uit het beschadigde weefsel overdragen. Bij chordotomie wordt de tractus spinothalamicus ter hoogte van het ruggenmerg onderbroken. Een minder radicale methode is radicotomie, waarbij de chirurgie niet rechtstreeks in het ruggenmerg wordt uitgevoerd, maar waarbij de zenuwwortel wordt doorgesneden op de plaats waar hij uit het ruggenmerg komt. De perifere zenuwen kunnen ook worden geblokkeerd; deze blokkade kan reversibel zijn, met gebruik van locale anesthetica, of irreversibel, bij neurolyse, waarbij gebruik wordt gemaakt van neurolytica (alcohol, fenol etc.), elektrocoagulatie of bestraling. Omdat deze technieken blijvende zenuwschade veroorzaken, worden ze als ‘laatste toevlucht’ gebruikt voor het verlichten van zeer ernstige hardnekkige pijn.
Niet-opioïde behandeling
Niet-opioïde pijnstillers bestaan uit verschillende bestanddelen met verschillende werkingsmechanismen. Naast de klassieke NSAID’s en de selectieve COX-2-remmers behoren ook paracetamol, flupirtine en metamizol tot deze groep.
Niet-opioïde pijnstillers kunnen op grond van hun chemische kenmerken worden gerangschikt als zuren (NSAID’s = niet-steroïdale anti-inflammatoire geneesmiddelen zoals ASZ, ibuprofen, diclofenac, naproxen) en niet-zuren (paracetamol, metamizol).
Het gemeenschappelijke werkingsmechanisme van deze bestanddelen is hun effect op de prostaglandinesynthese.
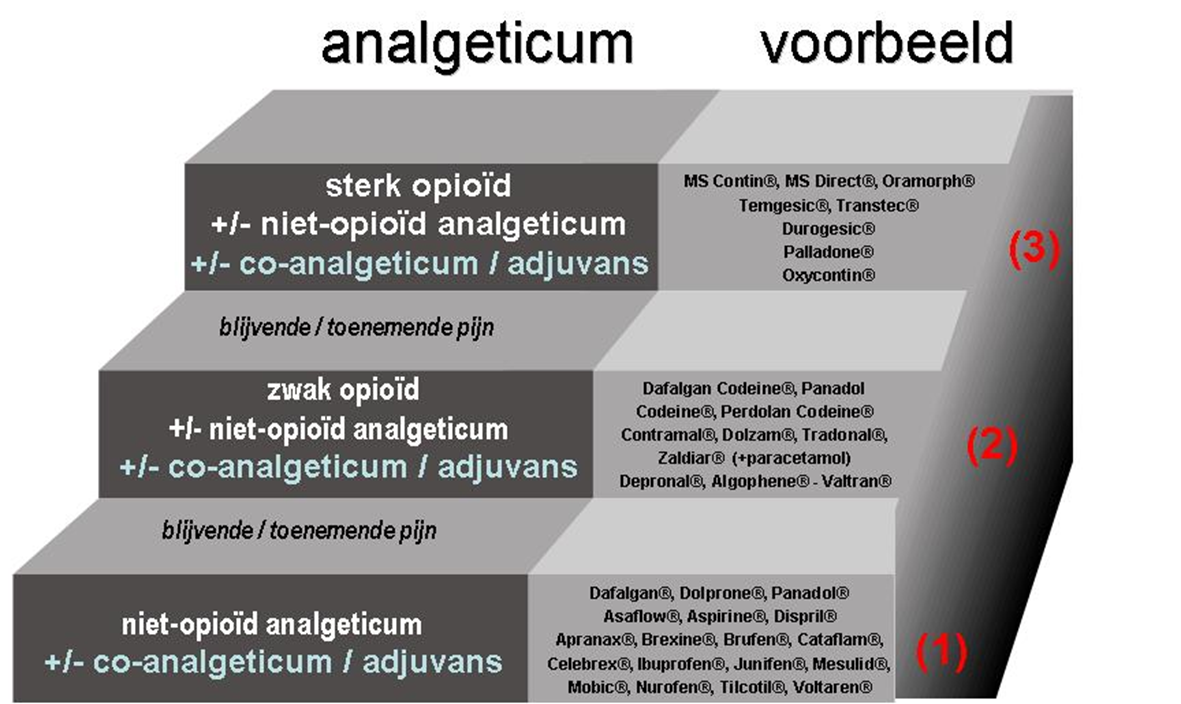
Opioïde behandeling
Opioïden zijn bestanddelen die werken door op opioïdreceptoren te binden. Ze hebben een gelijkaardig werkingsspectrum, maar verschillen in intensiteit van de werking en in het profiel van de bijwerkingen. Sterke opioïden zijn geneesmiddelen die worden gebruikt om ernstige of langdurige (chronische) pijn te behandelen. Hoewel er vele soorten sterke opioïden, morfine is de meest gebruikte sterke opioïde en gewoonlijk de eerste uw arts zal. De meest voorkomende bijwerkingen zijn obstipatie, misselijkheid (nausea), en vermoeidheid. Het is ongebruikelijk voor mensen die eens een sterk opioïd om pijn te behandelen verslaafd raken aan sterke opioïden.
Opioïden kunnen worden gerangschikt volgens hun affiniteit, intrinsieke activiteit of kracht. Opioïde analgetica (opioïden of opiaten) vormen de krachtigste pijnstillers en worden het meest gebruikt bij de behandeling van hevige, acute pijn en chronische pijn bij kanker en andere ernstige aandoeningen. Opioïden hebben de voorkeur omdat ze zo effectief zijn bij pijnbestrijding. Het gebruik van opioïden bij chronische pijn die niet door kanker wordt veroorzaakt, wordt steeds meer geaccepteerd, maar komt nog relatief weinig voor. Opioïden zijn niet voor iedereen geschikt.
Opioïden zijn chemisch verwant aan morfine, een natuurlijke stof gewonnen uit papavers. Sommige opioïden worden echter uit andere planten verkregen of in een laboratorium vervaardigd.
Opioïden hebben veel bijwerkingen. Mensen die opioïden gebruiken tegen acute pijn worden vaak suf. Voor sommigen is dat gunstig, voor anderen juist niet. De meeste mensen die opioïden gebruiken, raken aan dit effect gewend en blijven zich niet suf voelen. Sommige mensen die zich wel suf blijven voelen, krijgen stimulerende middelen, zoals methylfenidaat, om wakker en alert te blijven. Opioïden kunnen verwardheid veroorzaken, vooral bij oudere mensen.
Co-analgetica behandeling
Bijkomende of co-analgetica werden oorspronkelijk ontwikkeld om andere medische aandoeningen dan pijn te behandelen maar men heeft ontdekt dat ze tevens pijnstillende eigenschappen hebben. Hierbij worden deze producten dan niet gebruikt voor hun oorspronkelijk doel, nl. voor depressies of epilepsie, maar wel omwille van het positief effect dat ze kunnen hebben op de pijngeleiding naar de hersenen.
Ook corticoïden en spierverslappers horen hier thuis. Co-analgetica (vb slaapmiddelen, antidepressiva): hebben invloed op de prikkelgeleiding in het centraal zenuwstelsel.
Ze worden gebruikt:
om de pijnstillende werking van analgetica te versterken
om bijkomende symptomen te behandelen die de pijn versterken
om afzonderlijke pijnstilling te geven voor specifieke soorten pijn zoals neuropathische pijn
De hoofdklassen van co-analgetica zijn
Anticonvulsiva (bv. gabapentine, pregabaline)
Antidepressiva (bv. amitriptyline, duloxetine)
– TCA’s (bv. amitriptyline)
– SNRI’s (bv. duloxetine)
Anxiolytica (bv. diazepam)
Neuroleptica (bv. haloperidol)
Corticosteroïden (bv. prednisolon)
Topische analgetica
Topische analgetica zijn ruimschoots te verkrijgen – velen zelfs zonder voorschrift – in een hele reeks vormen. Sommige moeten op de huid worden gesmeerd voor de pijnstilling, maar er bestaan ook pleisters.Topische pijnstillers, ook wel topische analgetica, worden vaak gebruikt om artritis en spierpijn behandelen. Er zijn verschillende varianten beschikbaar over de toonbank. Veel mensen gebruiken ze in combinatie met orale pijnstillers zoals aspirine, paracetamol en ibuprofen. Topical pijnstillers zijn verkrijgbaar in crème, gel, en olie vorm als de toegediende pijn verlichten pads en patches. Hun voordeel is de mogelijkheid om ze toe te passen voor de locatie-specifieke gewrichtspijn of spierpijn controle.
Er zijn een aantal mogelijke definities voor topische analgetica omdat er verschillende toepassingen tot deze categorie behoren.
De hoofdcategorieën voor topische analgetica bestaan uit
Roodmakende middelen (rubefaciëntia): traditionele formules, gebaseerd op salicylaat en nicotinaatesters, capsaïcine en capsicumextracten en -derivaten
NSAID’s: diclofenac, felbinac, ibuprofen, ketoprofen, piroxicam, naproxen, flurbiprofen en andere NSAID’s
Een diverse groep: hiertoe behoren benzydamine, mucopolysacharidepolysulfaat, salicylamide en verkoelende sprays
Andere topische analgetica
medicinale pleister met 5% lidocaïne
Nieuwe concepten
De huidige behandeling van chronische pijn is grotendeels gebaseerd op de ernst van de pijn – maar voldoet dit nog aan de toenemende realisering dat de meeste chronische pijnaandoeningen van multifactoriële aard zijn, bv. dat er zowel nociceptieve als neuropathische componenten aanwezig zijn?
Om te zorgen voor een meer gerichte aanpak voor de keuze van een farmacologische behandeling zouden de artsen idealiter de specifieke oorzakelijke onderliggende mechanismen van de symptomen van elke patiënt moeten identificeren.
Maar in de praktijk is het moeilijk om de verschillende mechanismen te identificeren, aangezien één mechanisme verschillende symptomen kan geven en één symptoom door verschillende mechanismen kan worden geproduceerd1.
Als de pathofysiologie van een medische aandoening van multifactoriële aard is, is de optimale therapeutische strategie om geneesmiddelen te gebruiken die gericht zijn op verschillende mechanismen. Omdat de meest beschikbare pijnstillers hoofdzakelijk slechts één enkel pijnregelend systeem beïnvloeden (opioïderg/monoaminerg systeem), is vaak een combinatietherapie vereist, die echter vaak beperkt wordt in verband met een groter risico op bijwerkingen2.
Bijgevolg kunnen een lage therapietrouw van de patiënten of zelfs het stopzetten van de behandeling (Vicieuze Cirkel) optreden, waardoor het succes van de behandeling wordt belemmerd2.
Beperking van de behandeling
Nieuwe concepten die de complexiteit van pijn tegemoet komen
De huidige behandeling van chronische pijn is grotendeels gebaseerd op de ernst van de pijn – maar voldoet dit nog aan de toenemende realisering dat de meeste chronische pijnaandoeningen van multifactoriële aard zijn, bv. dat er zowel nociceptieve als neuropathische componenten aanwezig zijn?
Om te zorgen voor een meer gerichte aanpak voor de keuze van een farmacologische behandeling zouden de artsen idealiter de specifieke oorzakelijke onderliggende mechanismen van de symptomen van elke patiënt moeten identificeren.
Maar in de praktijk is het moeilijk om de verschillende mechanismen te identificeren, aangezien één mechanisme verschillende symptomen kan geven en één symptoom door verschillende mechanismen kan worden geproduceerd1.
Als de pathofysiologie van een medische aandoening van multifactoriële aard is, is de optimale therapeutische strategie om geneesmiddelen te gebruiken die gericht zijn op verschillende mechanismen. Omdat de meest beschikbare pijnstillers hoofdzakelijk slechts één enkel pijnregelend systeem beïnvloeden (opioïderg/monoaminerg systeem), is vaak een combinatietherapie vereist, die echter vaak beperkt wordt in verband met een groter risico op bijwerkingen2.
Bijgevolg kunnen een lage therapietrouw van de patiënten of zelfs het stopzetten van de behandeling (Vicieuze Cirkel) optreden, waardoor het succes van de behandeling wordt belemmerd2.
Beperking van de behandeling
Patiënten met ernstige chronische pijn worden vaak onvoldoende behandeld, waardoor ze de maatschappij veel kosten. Vooral voor niet-kankergerelateerde pijnindicaties is er nog steeds een beperkte toegang tot krachtige bestanddelen. Hoewel ze niet bedoeld zijn voor langdurig gebruik, worden de meeste patiënten met chronische pijn gedurende lange perioden behandeld met niet-opioïde analgetica, en de NSAID’s worden hierbij het meest gebruikt1.
In een pan-Europese survey gaf 40% aan niet tevreden te zijn met hun pijnbehandeling en gaf 12% aan dat hun arts nooit evalueerde hoeveel pijn ze voelden1.
De farmacologische behandeling wordt vaak beperkt door de bijwerkingen. Dit is vooral het geval bij sterke opioïden waarbij de bijwerkingen de doeltreffende pijnstillende dosis die kan worden bereikt, beperken. Daarom hebben patiënten en artsen problemen om het evenwicht te vinden tussen voldoende pijnstilling en aanvaardbare tolerantie – en bijgevolg komen ze in een vicieuze cirkel terecht die vaak leidt tot het stopzetten van de behandeling2.
Dit wordt nog belangrijker voor indicaties als chronische lage rugpijn, waarbij vaak een neuropathische component is betrokken. In dit geval wordt vaak een combinatie van een klassiek opioïd met co-analgetica gebruikt, maar het is bewezen dat er een groter risico op bijwerkingen is met de combinatietherapie3.
Daarom is het cruciaal om de kennis van de arts te verbeteren over het fysiologische verschil tussen neuropathische en nociceptieve pijn, de farmacologische opties en de individualisering van de behandeling, zodat er betere beslissingen kunnen worden gemaakt in verband met de behandeling en de patiënten in Europa een doeltreffendere pijnbehandeling kunnen krijgen in een vroeg stadium.
Visieuze cirkel
De farmacologische behandeling van ernstige chronisch pijn is in veel gevallen onvoldoende. De patiënten worden vaak niet goed behandeld en als ze krachtige substanties krijgen, is het evenwicht tussen voldoende pijnstilling en aanvaardbare verdraagbaarheid evenals toepassing van een aangepaste behandeling moeilijk te behouden.
Maar waardoor wordt de behandeling zo ingewikkeld?
Onvoldoende pijnstilling die gepaard gaat met een aanvaardbare verdraagbaarheid leidt tot een dosisstijging om voldoende pijnstilling te verkrijgen. Omwille van de dosisafhankelijke doeltreffendheid van de klassieke opioïden, kan de dosisstijging leiden tot efficiënte pijnstilling. Maar gelijktijdig wordt het risico van dosisafhankelijke bijwerkingen groter. Als de dosis tot overdraagbaarheid leidt en/of geneesmiddelen om de bijwerkingen te verminderen (bv. anti-emetica tegen opioïdgeïnduceerde misselijkheid en braken) niet het gewenste effect geven, dan verlagen de artsen of zelfs de patiënten zelf de dosis van het analgeticum. In dit geval wordt de verdraagbaarheid inderdaad verbeterd, maar het ongewilde gevolg is onvoldoende pijnstilling.
Meer leren over de vicieuze cirkel
De Vicieuze Cirkel< begint te draaien (Klik) bron:Change pain
Het resultaat van de Vicieuze cirkel kan bestaan uit het optreden van bijwerkingen, onvoldoende doeltreffendheid of een gebrek aan verdraagbaarheid van het analgeticum, die allemaal kunnen leiden tot het stopzetten van de behandeling en een lage therapietrouw van de patiënten.
Pijnklinieken.
-
-
- (info op 01/2016)
-
-
-
- Sinds begin 2005 zijn negen ziekenhuizen (Hôpital Erasme ULB, Cliniques Universitaires Saint-Luc UCL, Centre Hospitalier Universitaire de Liège Sart Tilman, Cliniques Universitaires UCL de Mont-Godinne Yvoir, H.-Hartziekenhuis Roeselare, U.Z. Gent, Universitair Ziekenhuis Antwerpen, Ziekenhuis Oost-Limburg (ZOL) Genk en UZ Leuven) door het Riziv erkend als multidisciplinair referentiecentrum voor chronische pijn.
-
Deze ziekenhuizen krijgen bijkomende middelen voor de uitbouw van hun pijnkliniek als derdelijns-referentiecentrum. Hiermee kunnen o.m. teamleden die geen geneesheer zijn, maar die verplicht deel uitmaken van de multidisciplinaire equipe, gefinancierd worden. De verstrekkingen van de geneesheren worden vergoed aan de voorwaarden van de nomenclatuur van de geneeskundige verstrekkingen.
Van de referentiecentra wordt verwacht dat ze als derdelijnscentrum fungeren voor patiënten die minimum 6 maanden worden behandeld voor chronische pijn , die ook door een geneesheer-specialist zijn behandeld geweest en die door hun huisarts of de geneesheer-specialist naar het referentiecentrum worden verwezen. Uit de verwijsbrief dient de anamnese duidelijk naar voren te komen, welke onderzoeken gedaan zijn, welke behandelingspogingen ondernomen zijn en wat de resultaten waren. Voor deze patiënten zullen de referentiecentra een gespecialiseerde multidisciplinaire diagnose proberen te stellen om op basis hiervan een adequate behandeling mogelijk te maken. De referentiecentra kunnen deze patiënten ook behandelen via interventionele pijnbestrijdingstechnieken (waarvan de vergoeding buiten het kader van de overeenkomst valt) en/of via een multidisciplinair revalidatieprogramma. Een dergelijk revalidatieprogramma kan maximaal 20 behandelingszittingen omvatten die binnen een periode van maximum 6 maanden moeten worden verricht. De kosten van de gespecialiseerde diagnose en van het revalidatieprogramma worden grotendeels door de ziekteverzekering gedragen.
De referentiecentra kunnen zowel tussenkomen voor ambulante als voor gehospitaliseerde patiënten. Na een gespecialiseerde diagnose of een revalidatieprogramma in een referentiecentrum komen patiënten gedurende twee jaar niet meer in aanmerking voor een nieuwe multidisciplinaire diagnose of revalidatieprogramma in een referentiecentrum, ook niet in een ander referentiecentrum. Behandelingen buiten het kader van de overeenkomst blijven echter mogelijk (bv. nomenclatuurbehandelingen).
Om de samenwerking van de referentiecentra met de doorverwijzers te bevorderen, voorziet de overeenkomst in een honorarium (momenteel 65,61 euro) voor de huisarts en de behandelende geneesheer-specialist die deelnemen aan een teamvergadering in het referentiecentrum waarin hun patiënt besproken wordt. Per patiënt kunnen een huisarts en de behandelende geneesheer-specialist slechts één maal aan een vergoedbare teamvergadering deelnemen.
De tussenkomsten van het referentiecentrum moeten zo beperkt mogelijk worden gehouden, waarna de patiënten opnieuw naar de eerste en de tweede lijn moeten worden verwezen, met adviezen voor de verdere behandeling.
Omwille van het experimenteel karakter, zal de overeenkomst aflopen op 30 april 2008. Wat daarna zal gebeuren, zal vooral afhangen van de evaluatie van de resultaten van de referentiecentra.
“Dankzij dit experiment krijgen Belgische patiënten met chronische pijn de kans op een specifieke verzorging en dat zowel in het ziekenhuis als ambulant, meent dr. Masquelier, Cliniques universitaires de Mont-Godinne: “Het succesvol behandelen van chronische pijn bestaat uit een interdisciplinaire aanpak. Die aanpak is gericht op het gezamenlijk bestrijden van zowel fysieke als psychosociale elementen, door alle betrokken partijen. Of een patiënt binnen of buiten deze centra behandeld wordt, communicatie is en blijft de hoeksteen van een goede behandeling. De patiënt moet gemotiveerd worden om te vertellen wat hij voelt, hoe hij zicht voelt – want alleen hij/zij weet dat. De eerste stap naar een goede pijnbehandeling bestaat erin dat de arts de pijn erkent, en dat kan pas als de patiënt er over praat“.
-
- H.-Hartziekenhuis
Wilgenstraat 2
8800 Roeselaere
051/23 71 11
www.hhr.be - UZ Gent
De Pintelaan 185
9000 Gent
09/240 21 11
www.uzgent.be - UZ Antwerpen
Wilrijkstraat 10
2650 Antwerpen
03/821 30 00
www.uza.be - Ziekenhuis Oost-Limburg
Schiepse Bos 6
3600 Genk
089/32 50 50
www.zol.be - UZ Leuven
Herestraat 49
3000 Leuven
016/34 87 40
www.uzleuven.be - ULB Hopital Erasme
Route de Lennik 808
1070 Bruxelles
02/555 31 11
www.ulb.ac.be/erasme - Clinique Universitaire St-Luc
Avenue Hippocrate 10
1200 Bruxelles
02/764 11 11
www.saintluc.be - CHU de Liège
Domaine Universitaire du Sart-Tilman
4000 Liège
04/366 77 86
www.chuliege.be - UCL Mont-Godinne
Avenue Docteur Gaston Therasse 1
5500 Yvoir
081/42 21 11
www.md.ucl.ac.be/mont
- H.-Hartziekenhuis
bijgewerkt: 11/2015
Weergaven: 3660

 Pijn uitgelicht – Pijn is meer dan een
Pijn uitgelicht – Pijn is meer dan een